Инфаркты – проблема "номер один" в Украине. Они бывают и в 25: интервью с Георгием Маньковским
 Директор Центра кардиологии и кардиохирургии Георгий Маньковский (фото: РБК-Украина)
Директор Центра кардиологии и кардиохирургии Георгий Маньковский (фото: РБК-Украина)
В Центре кардиологии и кардиохирургии МОЗ Украины в Киеве ежедневно работают со случаями, где порой счет идет на минуты, когда реагировать надо немеделнно: от острых инфарктов, требующих немедленного вмешательства до трансплантаций сердца, когда наконец находят донорский орган.
Учреждение с января этого года возглавляет Георгий Маньковский – интервенционный кардиолог, который занимается и менеджментом большого медучреждения, и при этом не прекращает оперировать.
О работе центра, как работает heart team, почему у каждого заведующего отделением должен быть ментор за границей, о сложных случаях в практике и важности скринингов, которые спасают жизни – в интервью Георгия Маньковского для РБК-Украина.
Главное:
Масштаб помощи: Центр проводит 10 тысяч операций и 30 тысяч обследований в год для пациентов любого возраста – от младенцев до взрослых.
Уникальная хирургия: В Центре выполняют полный спектр операций, включая полную замену аорты и трансплантацию сердца. Недавно прооперировали защитника после возвращения из плена.
Коварство диабета: В кардио-метаболическом отделении выявляют скрытые болезни сердца, которые при диабете часто протекают без боли и симптомов.
Прямой доступ: Консультацию можно получить без направления от семейного врача. Для военных и их семей работает отдельный "Офис ветерана".
Ранняя диагностика: Скрининг на холестерин рекомендуют делать уже до 9 лет. Это критично для профилактики инфарктов, которые в Украине значительно "помолодели".
На младшем персонале держится 70% процессов. Об оборудовании и врачах клиники
– Сколько людей работает в Центре кардиологии и кардиохирургии сейчас? Сколько операций у вас проводят?
– Сейчас в центре работает около 1 200 сотрудников – это вместе и врачей, и всего остального медицинского персонала. Но надо понимать, что все одни с одним связаны, и один без другого работать не может.
У нас в Центре много молодежи, которая хочет учиться, которая нацелена на результаты. Наличие места зависит от нескольких факторов: бюджетного финансирования, платных услуг, распределения руководством этих услуг. С последнего года мы увеличили зарплату нашим работникам почти на 25%, особенно младшему медицинскому персоналу, на котором здесь держится 70% всех процессов.
В зависимости от типа операций, у нас проходят как операции новорожденных, операции старших детей и взрослых. И мы выполняем около 30 тысяч обследований и около 10 тысяч операций.
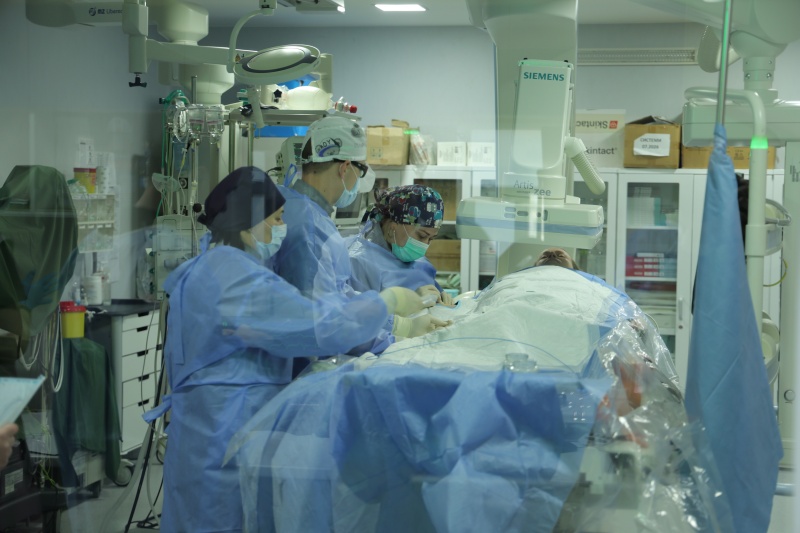
Операция, которую вы сейчас видите – это тоже хирургическое вмешательство, но малоинвазивное (с минимумом разрезов – ред.). Сейчас мы с вами разговариваем в операционном отделении. Мы находимся возле изолированного помещения, где за защитным стеклом видно, как врачи проводят стентирование (когда в суженный сосуд ставят маленький каркас – стент, чтобы расширить его и восстановить нормальный кровоток. Обычно сосуды сужаются из-за атеросклеротических бляшек – ред.)
Врачи, медсестры, одеты в специальные защитные халаты. Это бережет персонал от ионизирующего облучения, поскольку вмешательство проводится под рентгеновскими лучами. Для пациента это тоже не очень приятно и комфортно. Но для пациента, я надеюсь, это единственный такой опыт, в то время как для врачей это может быть и 10-15 раз в день.

Сейчас в центре работает около 1 200 сотрудников – и врачей, и другого медицинского персонала, – Георгий Маньковский (фото: РБК-Украина)
– Оборудование именно здесь, где мы находимся - оно редкое?
- Именно это оборудование для Украины не является редким. В целом мы уже перешли ту точку, когда оборудования надо меньше, а врачей надо готовить больше. Это очень большая проблема. Потому что оборудование надо ставить только тогда и туда, когда ты знаешь, кто на нем будет работать, и как будет на нем работать. То есть сначала специалисты, а потом – оборудование.
– Как у вас с персоналом – людей сейчас хватает?
– У нас в клинике не хватает специалистов. У нас достаточно высокие требования. Не все могут у нас работать: у нас обязательное знание английского языка. Для чего это нужно? Когда идет международная лекция, конференция, там используется международная терминология, а не наша постсоветская. И мы все ею пользуемся.
Когда раньше приезжали на конференцию, скажем, в Германию, мы все знали: рядом стоит врач из другой страны и понимает, что мы имеем в виду. Если бы я на украинском сказал "ствол левой коронарной артерии", он бы меня не понял. Но международную терминологию понимают все специалисты. И эти аббревиатуры должны быть введены, я считаю, в наших медицинских университетах. В нашем медицинском учреждении они уже введены.
– То есть в украинских медицинских вузах этому не учат?
– Я надеюсь, что будут учить.
О heart team, трансплантации сердца и "звездных" хирургах в каждом отделении
– Вы были назначены на должность относительно недавно, в этом году. Как вам вообще сейчас совмещать менеджмент и врачебную деятельность?
– Трудно. Конечно, мне хочется быть в операционной. Здесь действительно больше ответственности, потому что это человек, и каждое твое движение может стать для него решающим – или фатальным, или наоборот спасительным. Но это то, что я хотел бы делать, и надеюсь, что буду делать.
– Как работает heart team в сложных случаях и кто берет на себя окончательную ответственность?
– Это уже общепринятый международный термин. Heart Team – это команда, которая работает, когда есть спорные вопросы. Когда вы пришли ко мне, я интервенционный кардиолог, но я вижу, что мне нужно общее решение вместе с коллегами. Иногда это перерастает в активные дебаты, в споры, но от этого только выигрывает пациент. Несколько профессиональных мнений – всегда лучше, чем одно.
– Расскажите подробнее об операциях, которые у вас проводят. Кроме тех, которые уже для вас привычные.
– У нас проводятся уникальные операции. Наш заведующий отделением хирургии стажировался в Японии, и привез оттуда методики по полной замене аорты человека, и впервые такие операции были выполнены в нашем центре. Это новейшие, очень тяжелые для выполнения операции.
В наш центр приходит очень много пациентов, которым отказали другие центры. У нас уже есть такая слава: если отказали везде, люди идут к нам. Мы сделали за этот год две трансплантации. Одна очень интересная: человек военный два года был в плену, после этого – тридцать дней на ЭКМО – это аппарат экстракорпоральной мембранной оксигенации, который заменял ему сердце и легкие. Мы пересадили ему донорское сердце. Сейчас его уже выписали.
В операционной центра кардиологии и кардиохирургии проводят операции стентирования под рентгенологическим контролем (фото: РБК-Украина)
– Около месяца на таком аппарате – это очень долго...
– У нас, к сожалению, есть пример пациента, это девочка 12 лет, которая находилась на ЭКМО более 250 дней. С аппаратом она ходила, гуляла, выходила на улицу. Но для нее не нашли сердце, и она, к сожалению, умерла.
Также вы видели историю в ОХМАТДЕТе (в этой больнице 13-летний Иван стал посмертным донором. Парень попал в больницу с тяжелой черепно-мозговой травмой. Врачи боролись за него, к сожалению, чуда не произошло. После этого родители дали согласие на донорство. Его органы получили четверо пациентов, которые ждали трансплантации – ред).
Мы благодарим эту семью, которая могла принять трудное решение, и 5-летний пациент получил новое сердце. Это очень большая удача.
– Ребенку потом надо заменять будет когда-то это сердце на другое? По мере того как мальчик будет расти.
– Нет, сердце будет расти вместе с ним, его хватает. А вот взрослому маленькое сердце уже не поставишь.
– У общества отношение к вопросу трансплантологии сейчас как-то консервативное.
– Это надо менять, и это постепенно уже меняется. Если с самой школы рассказывать об этом, и о том, как это важно, ситуация изменится к лучшему. Над этим нужно работать.
– Сейчас в Украине можно написать добровольное согласие на то, чтобы отдать свои органы в случае смерти мозга. А если человек такой бумаги при жизни не подписывал – насколько сложно на это идут родственники?
– Тогда принимает решение семья. Но это все очень индивидуально. Это очень трудно для семьи. Аппараты показывают, что человек жив, хотя и знают, что наступила смерть головного мозга. Это очень трудно, и можно понять семью также.
– Такие операции как стентирование, шунтирование для вас как для интервенционного кардиолога – это уже рядовые процедуры? У вас в центре таких вмешательств делают много. Вот мы с вами находимся в смотровой комнате, а по обе стороны от нас за защитным стеклом идет сразу две таких процедуры.
– В чем здесь особенность и почему я обожаю эту профессию? Потому что навыки усваиваешь вроде бы одни, но никогда операция не будет одинаковой, всегда они разные. Когда-то это идет легко, быстро, а иногда – нет.
– Очень часто раньше приходилось слышать, что пациенту могут помочь только за рубежом. Сейчас, в последние годы, мы имеем много новостей о том, что в Украине впервые сделана та или иная уникальная операция. Создается такое впечатление, что действительно у нас уже наши врачи могут выполнять все то, что делают в мире.
– Я не верю в уникальную операцию в Украине. Всегда должно быть признание методики, должны быть проведены испытания. Каждая операция или каждый маленький девайс проходят pre-clinical trials (доклинические испытания – ред.). Мы не можем что-то взять просто так и сделать: в подобных процессах надо пройти определенные стадии, которые должны быть согласованы.
Здесь главная проблема – в престижности нашей профессии, которую надо поднимать.
 Зарубежный ментор Маньковского – доктор Пьер Левис, один из самых известных интервенционных кардиологов. Он не раз выполнял операции в Киеве (фото: РБК-Украина)
Зарубежный ментор Маньковского – доктор Пьер Левис, один из самых известных интервенционных кардиологов. Он не раз выполнял операции в Киеве (фото: РБК-Украина)
– Можно ли сказать, что в Украине уже сейчас могут делать полностью такие же операции, как в большинстве стран за рубежом, и уже нет такой необходимости, как раньше, отправлять за границу пациентов для таких вмешательств?
– Я могу это сказать только с позиции кардиологии и кардиохирургии: на самом деле мы можем сейчас выполнять полностью весь спектр операций, которые выполняют в мире.
В нашем центре это уже как негласное правило: у каждого лидера в своей сфере, то есть у каждого заведующего отделением, должен быть ментор за рубежом.
Для меня как для интервенционного кардиолога большая честь иметь ментора, учителя доктора Пьера Левиса, это один из самых известных европейских интервенционных кардиологов, который вместе с Андреасом Грюнцигом в 1970-х годах основали эту специальность вообще (Андреаса Грюнцига считают основателем интервенционной кардиологии, он провел первую баллонную ангиопластику в 1977 году – ред.)
Вот его фото, у нас в операционной оно сделано год назад. Он три недели приезжал к нам, мы вместе оперировали. И сейчас у нас в центре каждый заведующий отделом – это звезда в своем направлении. У нас нет одной звезды, у нас каждый профессионал – это звезда.
"Диабет – самое страшное. Он маскирует другие проблемы". О важности скринингов
– Какие новые интересные отделения у вас открылись за последнее время?
– Очень интересное направление – это кардио-онкология. Мы впервые внедрили отделение, где занимаются кардио-метаболическими заболеваниями, потому что во всем мире сердечно-сосудистые болезни и диабет имеют знаки "равно", то есть они идут рядом.
Наш заведующий отделением Евгений Марушко очень успешно над этим работает. Из многих тысяч пациентов, которые пришли к нему в отделение на чекапы, он выявил очень много случаев диабета.
Диабет – это самое страшное, что может быть, потому что это так называемая безболевая форма ишемической болезни, он маскирует другие проблемы, из-за него незаметно другое.
Если человек, например, делает два шага и понимает, что у него болит сердце, и это для него знак обратиться к специалистам, то с диабетом такого может совсем не быть. Может не быть симптомов совсем, и человек не будет знать, что ему вообще нужна помощь.
– У нас, собственно, были вопросы по этому поводу. Есть проблема: люди часто не обследуются вовремя, и потом это приводит к серьезным проблемам со здоровьем, когда уже не обойтись без операции.
– Как бы я делал? Я бы брал на операции семейных врачей. Ты как врач должен две недели побыть или в учреждении кардиологическом, кардиохирургическом. Затем должен побыть две недели в онкоцентре и потом – две недели – еще в другом заведении. И тогда семейный врач сможет распознать, куда направить своего пациента сразу.
Как попасть в Центр кардиологии и кардиохирургии без направления
– А к вам можно попасть без предварительного направления семейного врача?
– Да, конечно, мы специально для этого взяли работать семейного врача, чтобы максимально упростить маршрут пациенту. Поэтому и не надо ждать где-то в районном центре, а сразу можно звонить к нам.
Мы стараемся сделать дорогу пациента к нам кратчайшей и легкой. Если есть вопросы, можно набрать нашу регистратуру. Мы запустили новую поликлинику, существенно ее расширили. Мы сделали офис ветерана вместе с Третьим армейским корпусом, мы поддерживаем семьи ветеранов.
У нас можно пройти полный кардиометаболический чекап. Сюда входят УЗИ почти всего организма, иногда даже МРТ-онкоскрининг. Все очень индивидуально. Протоколы есть в большой хирургии по разрезам, а здесь надо смотреть, что нужно тому или иному пациенту. Это все можно пройти у нас, и мы приглашаем это сделать.
 В Центр кардиологии и кардиохирургии можно попасть без направления, просто позвонив в регистратуру, – Георгий Маньковский (фото: РБК-Украина)
В Центр кардиологии и кардиохирургии можно попасть без направления, просто позвонив в регистратуру, – Георгий Маньковский (фото: РБК-Украина)
– Как вам удается привлекать средства во время войны, иметь такое хорошее оборудование и в целом такую обстановку в заведении, которая не похожа на привычные для большинства государственные больницы?
– За последние три месяца мы привлекли более 20 миллионов гривен на ремонты, это небюджетные средства. Это зависит во многом от менеджмента и от того, замечаешь ты царапину на стене или нет. Зависит от твоей команды, команда здесь очень важна.
Кроме того, у нас есть бюджетное финансирование, но есть управленческие решения, благодаря которым мы привлекаем также средства бизнеса. Но бизнес должен понимать, куда он вкладывает деньги, что это прозрачно, на что они идут. И главное – видеть результат.
Есть неофициальное правило: мы здесь работаем, пока есть пациенты. Надо учиться, надо постоянно совершенствовать себя. Надо быть командным игроком. Не все так хотят. Иногда лучше уйти и быть спокойнее. А бывает, когда интерн вырастает в хорошего, очень квалифицированного врача.
– Раньше был определенный стереотип, что врач должен быть "в возрасте", и чем старше он, тем он якобы профессиональнее. У вас наоборот, много молодых врачей.
– Вы когда-нибудь читали правила для хирургов в наиболее развитых странах относительно их возраста? Почитайте обязательно. Там есть определенный возрастной ценз: на определенном этапе врачи уже не оперируют. Конечно, они остаются в профессии, читают лекции и тому подобное. Но не оперируют. У нас такого возрастного ценза нет.
Проблема "номер один" в Украине. Как не допустить сердечно-сосудистых болезней
– Насколько в целом масштабна проблема кардиологических болезней у нас в стране?
– Сейчас это проблема "номер один" в Украине. Методы профилактики, конечно, – это самое главное. Это не только спорт. Спорт очень важен, но важны также и скрининги.
Мы не можем каждого пациента после стентирования уговорить пить статины. Но вышли новые рекомендации 2025 года, по которым первый скрининг на липидную панель должен состояться у ребенка до 9 лет. Если мы увидим там что-то не то, мы не назначим ребенку препараты. Но это означает, что мы начнем контролировать это, и уделять этому больший вес.
Сейчас мы видим, что это не только возрастная проблема, особенно в нашей стране. Ситуацию можно было бы значительно улучшить, если люди бы проходили регулярные скрининги. Сейчас действует программа скрининга 40+, и если ею воспользуется как можно больше людей, эта проблема уменьшится. Потому что в целом бывают инфаркты и в 25 лет.
 Коварство диабета в том, что он может "замаскировать" сердечно-сосудистые болезни, – директор центра (фото: РБК-Украина)
Коварство диабета в том, что он может "замаскировать" сердечно-сосудистые болезни, – директор центра (фото: РБК-Украина)
– Какие основные причины? Это стресс, образ жизни?
– Это не только стресс, это всегда комплекс факторов. Изолированная одна проблема очень редко встречается. Со стороны государства должны быть соответствующие программы превенции, которые будут позволять человеку прийти и сдать комплекс обследований. Хорошо, что запустилась программа скрининга для людей 40+, с чего-то надо начинать.
Людям важно также не забывать о своей генетике. Если кто-то в семье болел сердечно-сосудистыми болезнями, это уже должно заставить пойти к кардиологу.
– В цифрах по заболеваемости – у нас случаев больше, если сравнивать с западными странами?
– К сожалению, у нас ситуация немного сложнее. Сейчас мы не можем полностью посчитать, потому что очень много перемещенных лиц. Мы просто видим, что очень и очень много запущенных пациентов. Таких, если бы начать раньше, то все было бы не так плохо.
– Какого плана это патологии?
– Это клапанные патологии. Это тот самый атеросклероз, о котором мы много слышим. Вы бы видели его на экране! Если бы три-четыре года назад дали этому пациенту препараты, которые снижают холестерин, то есть статины, этого у него могло не быть вообще.
– А как сама война повлияла на кардиологические проблемы?
– Сейчас очень много военных, которым, к сожалению, мы не всегда можем помочь. Потому что они на поле боя и не могут к нам доехать. Но те, которые доходят до нас, очень часто со сложными клапанными патологиями, которые в таком состоянии много лет.
– Вы столько людей оперируете – можно только представить, какой это может быть стресс. Вы с годами чаще уже делаете операции больше с холодным расчетом?
– Нет, эта профессия не предполагает холодного расчета. Как только вы начинаете делать операции с холодным расчетом, это уже не для вас. Есть прекрасные профессии, где нужен этот навык – финансы, бухгалтерия и многие другие. Мы переживаем за каждого пациента, и это нормально.
Читайте также: Как прожить дольше и замедлить старение? Интервью с генетиком Александром Колядой